
Guillermo Sequera
En Paraguay, cada hospital nuevo se presenta como una victoria. Se inaugura, se recorre, se filma, se convierte en prueba visible de gestión y en promesa territorial cumplida. Pero en salud, lo visible suele confundir. Un edificio nuevo puede no equivaler a una mejor capacidad de cuidado. Puede ser, incluso, una manera costosa de disimular que el sistema sigue fallando en lo esencial. Porque mientras se anuncian grandes obras, persisten denuncias de desabastecimiento, de servicios que no tienen insumos básicos, de pacientes que deben comprar por fuera lo que el sistema no provee y de hospitales ya existentes que funcionan con infraestructura deteriorada. En el IPS, se habla de faltantes persistentes y de “stock cero” en una parte relevante de los medicamentos básicos; asegurados denunciaron en el Hospital Central paredes enmohecidas, sanitarios sin agua, ascensores averiados y fallas edilicias graves. En la red pública, las quejas por carencias de insumos, deterioro de infraestructura y atención degradada no se concentran solo en Asunción: también se repiten en hospitales del interior y en servicios que atienden a la población más dependiente del sector público.
Siempre recuerdo al profesor Vicenç Navarro que nos decía que cuando uno observa territorios con hospitales rodeados de farmacias y laboratorios debo tener casi la certeza de dos cosas: que en el hospital escasean los insumos y medicamentos; y que el personal de salud no está bien pagado.
Ese es el contexto real desde el cual debe pensarse cualquier discusión sobre nuevas infraestructuras. No se trata de oponerse a construir hospitales. Se trata de advertir el seguir “invirtiendo” en estructuras nuevas mientras no se sostiene adecuadamente lo que ya existe. Un sistema que no logra abastecer, mantener y ordenar su red actual difícilmente fortalece su capacidad por el solo hecho de agregar más metros cuadrados. A veces, lo que se inaugura no expande el sistema: lo fragmenta. Se agregan edificios donde faltan insumos; se prometen servicios donde no se sostienen los ya abiertos. Las denuncias sobre “obras de fachada”, centros inaugurados sin servicios esenciales o establecimientos prácticamente vacíos no son una metáfora literaria; forman parte del debate sanitario reciente en el país.
Por eso conviene poner la discusión donde corresponde. Cuando se propone abrir una nueva unidad, agregar una especialidad o instalar un servicio de alta complejidad, todos fallamos cuando nuestra primera pregunta es cuánto cuesta o cuánto rinde políticamente. La pregunta inicial es otra y es mucho más interpelante: si ese servicio podrá prestarse con calidad y seguridad a la población correspondiente. Y ahí entra el criterio que casi nunca ocupa el centro del debate de nuestro, el cual debería ser el punto de partida: el umbral crítico de pacientes por especialidad.
Toda prestación compleja necesita un volumen mínimo de casos para funcionar bien. No para justificarse administrativamente, sino para sostener pericia técnica real, que no dañe. Hay bastante evidencia sobre esto, principalmente cuando se habla de subespecialidades médicas. Un servicio no es solo una sala, una máquina o una lista de profesionales. Es una práctica clínica que requiere repetición, entrenamiento, casuística suficiente y experiencia acumulada. Cuando el número de pacientes es demasiado bajo, el problema no es solo que el servicio se vuelva más caro de mantener. El problema es que se vuelve más débil y frágil. Se daña la curva de aprendizaje del equipo, se erosiona la destreza, la pericia y aumenta el riesgo de que la calidad baje justo donde más importa. En medicina compleja, el volumen no es una variable secundaria, es volumen o no existe, y ese volumen está bien estudiado para cada especialidad. Están estimadas la cantidad de pacientes que se debe ver por año para que el servicio no solo sea costo-beneficio o costo utilidad, sino ofrezca atención de calidad y segura. Números de atención por debajo de eso, solo forman equipos de baja pericia y de baja calidad y alta mortalidad.
Esto se vuelve aún más importante en momentos de expansión mundial de la medicina de subespecialización. La medicina contemporánea ya no se organiza únicamente por grandes especialidades troncales (ej: pediatras, clínicos, cirujanos, ginecólogos). Cada vez se depende más de áreas específicas, procedimientos altamente tecnificados y equipos con entrenamiento concentrado. No alcanza con decir “tenemos oncología”, “tenemos cirugía” o “tenemos terapia”. La pregunta real es si se tiene el volumen suficiente en cada área concreta como para que esa prestación sea segura y de calidad. Cuanto más subespecializada es la práctica, más importa la casuística del servicio. Cuanto más importa la casuística, menos sentido tiene seguir prometiendo que cada hospital nuevo debe tener de todo. Una política sanitaria madura empieza donde termina esa fantasía.
Figura 1. Evolución de la cantidad de médicos registrados en Paraguay. Período 2018-2023
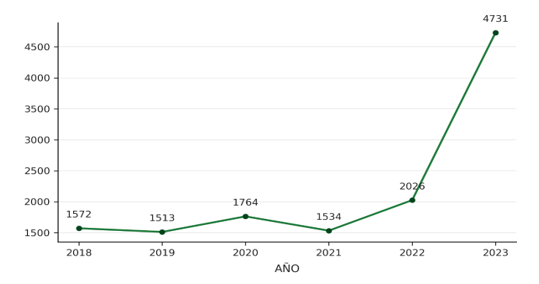
Durante años en nuestro país, el discurso dominante fue que el gran problema era la falta de médicos. Pero los datos oficiales muestran que la densidad médica creció con fuerza en el último quinquenio: el registro pasó de 1,6 médicos por mil habitantes en 2015 a 3,7 por mil en 2023 (ver Figura 1). A la vez, un informe reciente sobre educación médica en Paraguay señala que, en términos agregados, el país ya se ubica por encima del promedio regional, aunque tenga grandes asimetrías territoriales. Es decir, el problema de pura escasez cuantitativa perdió centralidad. El problema ahora es otro: calidad, distribución, pertinencia de especialidades, capacidad de inserción ordenada dentro del sistema, generación de pericia en la técnica médica.
Por lo tanto, Paraguay vivió recientemente la expansión cuantitativa de médicos que llegó antes que la planificación. Primero crecieron los números; después apareció el desorden. Con los hospitales estamos entrando en una escena parecida. Si el país no incorpora ahora el concepto del umbral crítico, de la subespecialización y de la funcionalidad real de cada establecimiento, corre el riesgo de repetir el mismo error a mayor escala y con mayor costo. Más hospitales no garantizan mejor atención si la red sigue desabastecida, sin mantenimiento adecuado, desarticulada y obligada a simular una complejidad que no puede sostener.
Por eso conviene poner la discusión donde corresponde. Cuando se propone abrir una nueva unidad, agregar una especialidad o instalar un servicio de alta complejidad, todos fallamos cuando nuestra primera pregunta es cuánto cuesta o cuánto rinde políticamente. La pregunta inicial es otra y es mucho más interpelante: si ese servicio podrá prestarse con calidad y seguridad a la población correspondiente. Y ahí entra el criterio que casi nunca ocupa el centro del debate de nuestro, el cual debería ser el punto de partida: el umbral crítico de pacientes por especialidad.
Además, no falta normativa ni el marco institucional para ordenar la discusión. El propio Ministerio ya adoptó formalmente el modelo de Redes Integradas e Integrales de Servicios de Salud (RIISS) aprobadas por resolución, con una cartera de servicios ordenada por niveles de atención y complejidad en los papeles. El sentido de ese marco es claro: el sistema debe funcionar como red, no como una suma de hospitales aislados; cada establecimiento debe tener una función definida; y es la Estrategia de Atención Primaria la que filtra y orienta la demanda, acompaña y deriva, en vez de empujar todo hacia el hospital como si el hospital fuera el único lugar legítimo del cuidado. El problema, entonces, no es que no sepamos qué hacer. El problema es que muchas veces actuamos como si esa arquitectura institucional pudiera ignorarse cada vez que aparece una oportunidad de inaugurar una obra.
Desde esa lógica, la conclusión es bastante menos cómoda que el discurso habitual, pero mucho más honesta. La equidad no consiste en replicar indiscriminadamente especialidades en cada territorio. La equidad consiste en garantizar que cualquier persona acceda, a tiempo, al servicio que necesita, y que ese servicio tenga la calidad suficiente para atenderla bien. A veces eso significa cercanía física; otras veces, será derivación oportuna hacia un nodo con mayor capacidad. Lo que no puede seguir ocurriendo es que, en nombre de la cercanía nomás se abran servicios que no alcanzan volumen, que no tienen insumos, que no cuentan con mantenimiento y que terminan ofreciendo una complejidad más nominal que real.
Paraguay necesita menos fascinación por la inauguración y más respeto por la capacidad efectiva del cuidar, menos épica del edificio y más gobierno del sistema. Si los hospitales ya existentes siguen desabastecidos, deteriorados o mal articulados, abrir otros sin corregir lo anterior no es una expansión: es una fuga hacia adelante. Y cuanto más se empuja esa fuga, más fuerza cobra el argumento del umbral crítico. Porque en un sistema que no logra sostener con dignidad lo básico, la obligación política no es repartir nuevas promesas, sino concentrar inteligencia, priorizar calidad y ordenar la complejidad donde realmente puede sostenerse.
